Vi kan ikke overleve mange minutter uten pust. Men hvordan er det best å hjelpe pasienten med å puste? Og er det noen pasienter som bør vente med å få pustehjelp til de kommer på sykehus? Det har Espen Fevang forsket på.
Tekst: Vibeke Buan
Foto: Marie von Krogh
– Det er tre ting som er vår ABC, og som er førsteprioritet når vi skal behandle pasienter med akutt sykdom: Airways, breathing og circulation – altså frie luftveier, fungerende pust og blodomløp. Hvis vi har intubert pasienten har vi kontroll på A og B, sier luftambulanselege Espen Fevang.
Det er i skrivende stund tre uker siden han disputerte for doktorgraden ved Universitetet i Stavanger, og tre timer siden han gikk av vakt på 330-skvadronen, der han også har vakter som lege. Luftambulansebasen i Stavanger ligger kloss inntil universitetssykehuset der han har sin tredje jobb, som overlege ved anestesiavdelingen.
Uten pust dør vi
Uten pust dør vi. Derfor er en av luftambulanselegenes viktigste oppgaver å sørge for at pasienter som blir alvorlig syke eller skadet får nok oksygen.
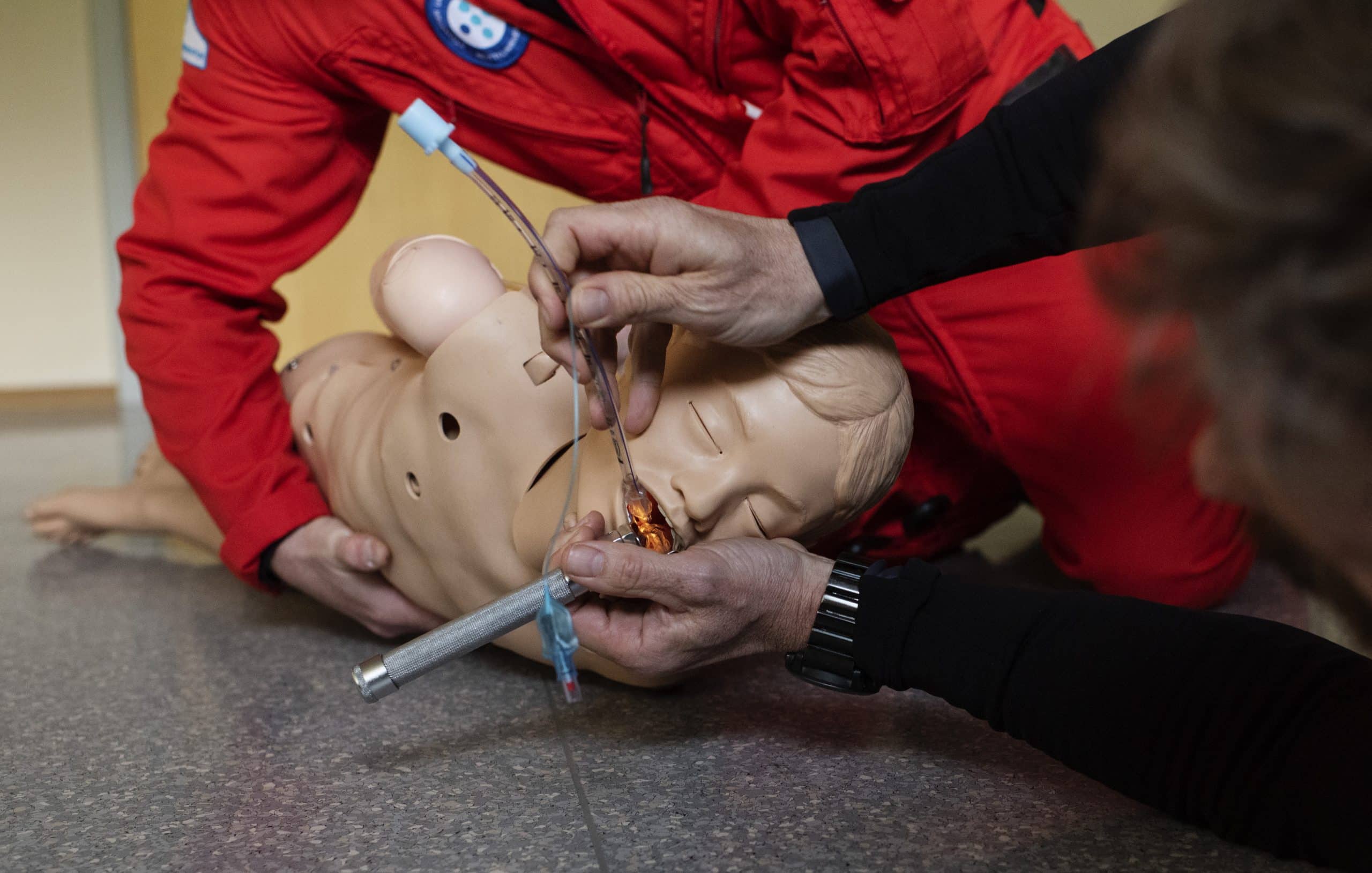
Avansert luftveishåndtering utenfor sykehus, der legen sikrer frie luftveier og hjelper pasienten med å puste, skjer oftest med det vi på fagspråket kaller intubering. Det betyr at legen fører et plastrør ned i luftrøret, slik at det kan komme oksygen inn og ut av lungene. Dette er en behandling som kan redde liv hos de rette pasientene hvis den utføres raskt og riktig av helsepersonell som har riktig trening og erfaring.
Men det er også ekstra krevende å håndtere luftveiene utenfor sykehuset. Se for deg et rom inne på sykehuset, som oftest en operasjonsstue: Her er alt godt tilrettelagt når anestesilegene, som er spesialister på luftveier og smertelindring, gir pasientene narkose og passer på luftveiene. Det er godt lys, sterile forhold, og et team av profesjonelle hender står klare til å hjelpe. Når luftambulanselegene, som også er anestesileger, rykker ut på oppdrag må de intubere og legge pasientene i narkose under helt andre forhold: I vær og vind, i mørket, i vanlige boliger, inne i en ambulanse, og med begrensede ressurser til å hjelpe seg.
Vente eller ikke vente
Hvilke pasienter som har best nytte av behandlingen, og om det er noen pasienter som kan eller bør vente til de kommer på sykehus med å få avansert luftveisbehandling, vet vi imidlertid ikke sikkert ennå. Derfor bestemte Espen Fevang seg for å forske på nettopp dette.
– Det er logisk å tenke at jo tidligere en pasient blir intubert, jo bedre. Og jeg er overbevist om at det viktigste vi gjør i legehelikoptrene i Norge er å intubere pasienter som trenger det. Men kanskje vi har vært så overbevist at vi også har gitt denne behandlingen til pasienter hvor det hadde vært bedre å vente til de var på sykehuset, sier forskeren.
Han mener leger bør være strengere når de vurderer hvilke pasienter som skal intuberes.
– Det er en del som tyder på at for pasienter som har mistet så mye blod at sirkulasjonen er alvorlig påvirket, så er det bedre å vente med intubasjon til de kommer på sykehuset, hvis pasienten ikke har akutt behov for å få hjelp til å puste. Og det er også en del studier som viser en høyere forekomst av lungebetennelse hos pasienter som er intubert utenfor sykehus, til tross for at det å beskytte mot lungebetennelse har vært en av hovedårsakene til at pasienter har vært intubert så tidlig som mulig, forteller Fevang.
Forsket med lapskaus
– Og de aller fleste intubasjoner skjer inne på sykehuset. Da er det ofte planlagte operasjoner, pasienten er fastende, og komplikasjoner er sjeldne. Det mest vanlige da, er at det er vanskelig å intubere på grunn av anatomiske ulikheter hos pasientene.
– Det er forsket lite på komplikasjoner når vi intuberer utenfor sykehus. De vanligste problemene da, er blod og oppkast i luftveiene som gjør at legen ikke kan se noe, forklarer Fevang.
Derfor ville han også teste ut en metode for rask intubering når blod og oppkast gjør vanlig intubasjon vanskelig. Her ble en dagligdags ingrediens viktig: En treningsdukke for hjerte-lunge-redning ble fylt med god, gammeldags lapskaus. Så sammenlignet Fevang intubasjon der dukken lå på ryggen og deretter mageleie, altså delvis på magen med ansiktet vendt ned, på fagspråket drenasjeleie.
Raskere på magen
Resultatene viste at intuberingen gikk raskere og at legene opplevde at det var enklere å utføre når dukken lå delvis på magen. Og for å vise hvor vanskelig det er for legen å gjøre dette, og hvor raskt det skal gå:
– Tenk deg en vask som er full, grumsete vann flommer opp, og du skal treffe et hull i bunnen som er under 1 cm i diameter. Du ser ikke noe. Slik kan det være når vi skal intubere noen utenfor sykehus. Hvis du da har muligheter for å vippe vasken over på siden, er det enklere.
Da Fevang gjorde disse forsøkene fant han ut at tiden ble nesten halvert, fra 45 sekunder til 26 sekunder, da han brukte mageleie.
– Det betyr ikke at vi bør begynne å intubere alle pasientene i mageleie. Men det er en metode legene kan ha i bakhodet hvis de er i en situasjon der de har hindringer ved intubering utenfor sykehus, og dette kan være en mulig måte å intubere pasienter de ellers ikke ville fått til å gjøre det på.

Glad for støtten
Anestesilegen er glad for å ha Stiftelsen Norsk Luftambulanse og de rundt 300.000 støttemedlemmene i ryggen.
– Hvis vi opplever noe i jobben det ikke finnes så mye forskning på, så kan vi takket være forskningssatsingen til stiftelsen få mulighet til å undersøke dette nærmere, og se om det også kan brukes av andre. Studien med lapskausen kom til etter at jeg benyttet meg av denne teknikken under en drukningsulykke med barn der det var umulig å få kontroll over luftveiene på vanlig måte. Dette fungerte da svært godt, og heldigvis gikk det helt bra, noe jeg ikke tror det ellers ville ha gjort. Til tross for at dette er en svært enkel og rask metode var det ikke mulig å finne studier som beskrev den, men ved hjelp av Stiftelsen Norsk Luftambulanse har vi nå fått vist at det er noe som også lot seg bekrefte i en forskningsstudie.
– Hva kan forskningsresultatene dine brukes til?
– Forskningsarbeidet vi har gjort kan bidra til at pasientene som får intubering utenfor sykehus får mer presis behandling. Og vi håper at metoden med mageleie kan øke sjansene for å lykkes hvis det er vanskelig for medisinsk personell å få kontroll over pasientens luftveier ved bruk av vanlige metoder, sier Fevang.
Forskningsarbeidet vi har gjort kan bidra til at pasientene som får intubering utenfor sykehus får mer presis behandling.
Espen Fevang, luftambulanselege og forsker

